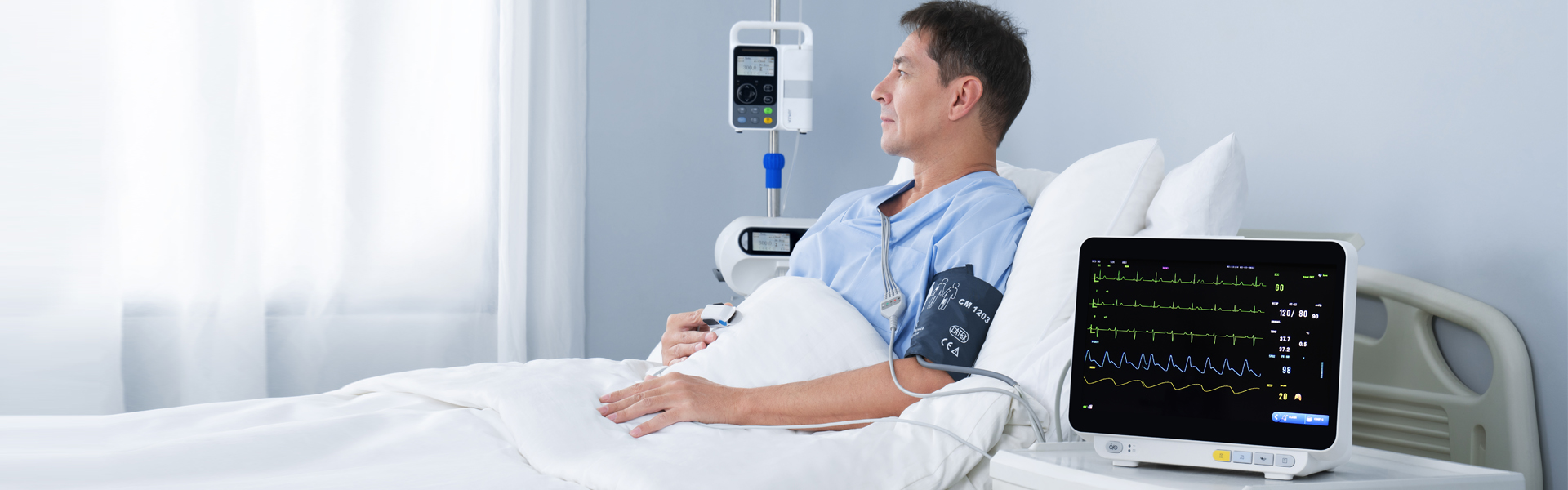
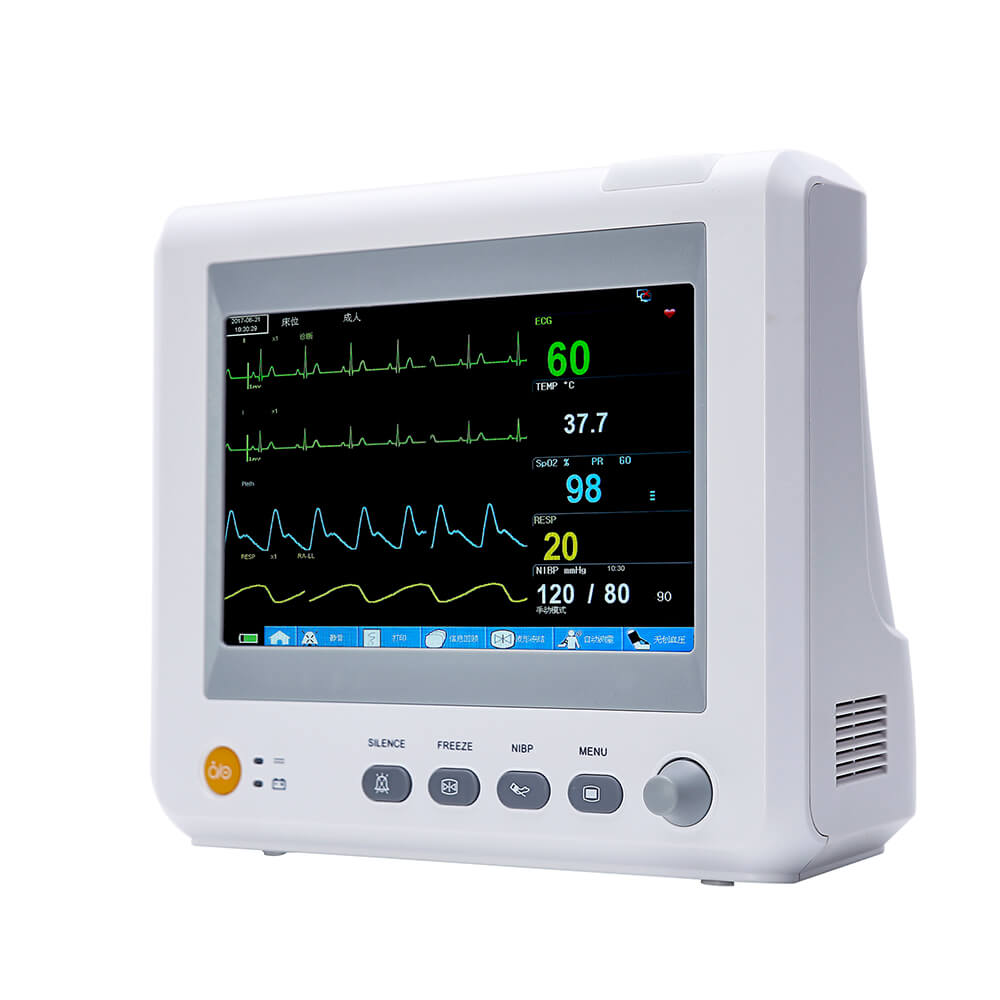
Multiparámetro paciente monitor (clasificación de monitores) puede proporcionar información clínica de primera mano y una variedad designos vitales Parámetros para el seguimiento y rescate de pacientes. ASegún el uso de monitores en los hospitales, conHemos aprendido queeNingún departamento clínico puede usar el monitor para fines especiales. En particular, el nuevo operador desconoce su funcionamiento, lo que genera muchos problemas al usarlo y no puede aprovechar al máximo sus funciones.Yonker accioneseluso y principio de funcionamiento demultiparámetro monitor Para todos.
El monitor del paciente puede detectar algunos signos vitales importantesseñales Los parámetros de los pacientes se registran en tiempo real, de forma continua y prolongada, lo que tiene un importante valor clínico. Además, su uso móvil, incluso en vehículos, mejora considerablemente la frecuencia de uso. Actualmente,multiparámetro El monitor de pacientes es relativamente común y sus funciones principales incluyen ECG, presión arterial, temperatura, respiración,SpO2, ETCO2, IBP, gasto cardíaco, etc.
1. Estructura básica del monitor
Un monitor suele estar compuesto por un módulo físico que contiene varios sensores y un sistema informático integrado. Los sensores convierten todo tipo de señales fisiológicas en señales eléctricas y, tras la preamplificación, las envían a la computadora para su visualización, almacenamiento y gestión. Este monitor multifuncional y completo de parámetros puede monitorizar el ECG, la respiración, la temperatura y la presión arterial.SpO2 y otros parámetros al mismo tiempo.
Monitor de paciente modularSe utilizan generalmente en cuidados intensivos. Constan de módulos de parámetros fisiológicos discretos y desmontables, y hosts de monitorización. Pueden estar compuestos por diferentes módulos según las necesidades para satisfacer necesidades específicas.
2. The uso y principio de funcionamiento demultiparámetro monitor
(1) Cuidado respiratorio
La mayoría de las mediciones respiratorias en elmultiparámetromonitor de pacienteSe utiliza el método de impedancia torácica. El movimiento del pecho durante la respiración provoca un cambio en la resistencia corporal, que oscila entre 0,1 ω y 3 ω, conocido como impedancia respiratoria.
Un monitor normalmente capta señales de cambios en la impedancia respiratoria en el mismo electrodo inyectando una corriente segura de 0,5 a 5 mA a una frecuencia portadora sinusoidal de 10 a 100 kHz a través de dos electrodos del mismo electrodo. ECG Plomo. La forma de onda dinámica de la respiración se puede describir mediante la variación de la impedancia respiratoria y se pueden extraer los parámetros de la frecuencia respiratoria.
El movimiento torácico y no respiratorio del cuerpo provoca cambios en la resistencia corporal. Cuando la frecuencia de estos cambios coincide con la banda de frecuencia del amplificador del canal respiratorio, al monitor le resulta difícil determinar cuál es la señal respiratoria normal y cuál la señal de interferencia del movimiento. Como resultado, las mediciones de la frecuencia respiratoria pueden ser inexactas cuando el paciente presenta movimientos físicos intensos y continuos.
(2) Monitoreo de la presión arterial invasiva (PIA)
En algunas operaciones graves, la monitorización de la presión arterial en tiempo real tiene un valor clínico fundamental, por lo que es necesario adoptar tecnología invasiva para su monitorización. El principio es el siguiente: primero, se implanta el catéter en los vasos sanguíneos del sitio de medición mediante una punción. El puerto externo del catéter se conecta directamente con el sensor de presión y se inyecta solución salina normal en el catéter.
Debido a la función de transferencia de presión del fluido, la presión intravascular se transmite al sensor de presión externo a través del fluido en el catéter. De esta manera, se puede obtener la forma de onda dinámica de los cambios de presión en los vasos sanguíneos. La presión sistólica, la presión diastólica y la presión media se pueden obtener mediante métodos de cálculo específicos.
Se debe prestar atención a la medición invasiva de la presión arterial: al inicio del monitoreo, el instrumento debe ajustarse a cero; durante el monitoreo, el sensor de presión debe mantenerse siempre a la altura del corazón. Para evitar la coagulación del catéter, este debe irrigarse con inyecciones continuas de heparina salina, ya que podría moverse o salirse debido al movimiento. Por lo tanto, el catéter debe estar firmemente fijado e inspeccionarse cuidadosamente, y se deben realizar ajustes si es necesario.
(3) Monitoreo de temperatura
El termistor con coeficiente de temperatura negativo se utiliza generalmente como sensor de temperatura en monitores. Los monitores generales miden la temperatura corporal, mientras que los instrumentos de alta gama miden la temperatura corporal dual. Las sondas de temperatura corporal se dividen en sondas de superficie y sondas de cavidad corporal, que se utilizan para monitorizar la temperatura de la superficie y la cavidad corporal, respectivamente.
Al medir, el operador puede colocar la sonda de temperatura en cualquier parte del cuerpo del paciente según sea necesario. Dado que cada parte del cuerpo humano tiene temperaturas diferentes, la temperatura medida por el monitor corresponde a la zona del cuerpo del paciente donde se coloca la sonda, que puede ser diferente a la temperatura de la boca o la axila.
WAl medir la temperatura, existe un problema de equilibrio térmico entre la parte del cuerpo del paciente que se mide y el sensor de la sonda; esto ocurre al colocar la sonda por primera vez, ya que el sensor aún no se ha equilibrado completamente con la temperatura corporal. Por lo tanto, la temperatura mostrada en ese momento no es la temperatura real del paciente, y debe alcanzarse después de un tiempo para alcanzar el equilibrio térmico antes de que la temperatura real se refleje con precisión. Además, es importante mantener un contacto fiable entre el sensor y la superficie del cuerpo. Si hay un espacio entre el sensor y la piel, el valor de la medición podría ser bajo.
(4) Monitorización del ECG
La actividad electroquímica de las células excitables del miocardio provoca su excitación eléctrica. Esto provoca la contracción mecánica del corazón. La corriente de cierre y de acción generada por este proceso excitatorio del corazón fluye a través del conductor del volumen corporal y se propaga a diversas partes del cuerpo, lo que resulta en un cambio en la diferencia de corriente entre las diferentes partes de la superficie del cuerpo humano.
Electrocardiograma El ECG registra la diferencia de potencial de la superficie corporal en tiempo real. El concepto de derivación se refiere al patrón de forma de onda de la diferencia de potencial entre dos o más partes de la superficie corporal humana con la variación del ciclo cardíaco. Las derivaciones Ⅰ, Ⅱ y Ⅲ definidas más tempranamente se denominan clínicamente derivaciones bipolares estándar de extremidades.
Posteriormente, se definieron las derivaciones unipolares presurizadas de extremidades (aVR, aVL, aVF) y las derivaciones torácicas sin electrodos V1, V2, V3, V4, V5 y V6, que son las derivaciones estándar de ECG utilizadas actualmente en la práctica clínica. Dado que el corazón es estereoscópico, la forma de onda de una derivación representa la actividad eléctrica en una de sus superficies de proyección. Estas 12 derivaciones reflejan la actividad eléctrica en diferentes superficies de proyección del corazón desde 12 direcciones, lo que permite un diagnóstico integral de las lesiones en diferentes partes del corazón.
Actualmente, el electrocardiógrafo estándar utilizado en la práctica clínica mide la forma de onda del ECG. Sus electrodos se colocan en la muñeca y el tobillo, mientras que los electrodos del monitor de ECG se colocan de forma equivalente en el tórax y el abdomen del paciente. Si bien la ubicación es diferente, son equivalentes y su definición es la misma. Por lo tanto, la conducción del ECG en el monitor corresponde a la derivación del electrocardiógrafo, y tienen la misma polaridad y forma de onda.
Los monitores generalmente pueden monitorear 3 o 6 derivaciones, pueden mostrar simultáneamente la forma de onda de una o ambas derivaciones y extraer parámetros de frecuencia cardíaca a través del análisis de la forma de onda.. PLos monitores potentes pueden monitorear 12 derivaciones y pueden analizar más a fondo la forma de onda para extraer segmentos ST y eventos de arritmia.
En la actualidad, laECGForma de onda de la monitorización, su capacidad de diagnóstico de estructura sutil no es muy fuerte, porque el propósito de la monitorización es principalmente monitorear el ritmo cardíaco del paciente durante un tiempo prolongado y en tiempo real.. PeroelECGLos resultados de los exámenes con máquina se miden en poco tiempo bajo condiciones específicas. Por lo tanto, el ancho de banda del amplificador de ambos instrumentos no es el mismo. El ancho de banda del ECG es de 0,05 a 80 Hz, mientras que el del monitor es generalmente de 1 a 25 Hz. La señal del ECG es relativamente débil, fácilmente afectada por interferencias externas, y algunos tipos de interferencias son extremadamente difíciles de superar, como:
(a) Interferencia de movimiento. Los movimientos corporales del paciente provocarán cambios en las señales eléctricas del corazón. La amplitud y frecuencia de este movimiento, si se encuentra dentro de los límitesECGAncho de banda del amplificador, el instrumento es difícil de superar.
(b)MInterferencia yoeléctrica. Al tocar los músculos bajo el electrodo de ECG, se genera una señal de interferencia EMG que interfiere con la señal de ECG. Esta señal tiene el mismo ancho de banda espectral que la señal de ECG, por lo que no se puede eliminar simplemente con un filtro.
(c) Interferencia de bisturí eléctrico de alta frecuencia. Cuando se utiliza electrocución de alta frecuencia durante una cirugía, la amplitud de la señal eléctrica generada por la energía eléctrica aplicada al cuerpo humano es mucho mayor que la de la señal de ECG, y el componente de frecuencia es muy rico, por lo que el amplificador de ECG alcanza un estado de saturación y no se puede observar la forma de onda del ECG. Casi todos los monitores actuales son incapaces de contrarrestar esta interferencia. Por lo tanto, la parte del monitor contra interferencias de bisturí eléctrico de alta frecuencia solo requiere que el monitor vuelva a su estado normal dentro de los 5 segundos posteriores a la retirada del bisturí eléctrico de alta frecuencia.
(d) Interferencia por contacto de electrodos. Cualquier perturbación en la señal eléctrica del cuerpo humano al amplificador de ECG causará un ruido intenso que puede oscurecer la señal, a menudo causado por un mal contacto entre los electrodos y la piel. La prevención de estas interferencias se logra principalmente mediante el uso de métodos como la revisión cuidadosa de cada componente cada vez y la conexión a tierra del instrumento. Esto no solo ayuda a combatir las interferencias, sino que, aún más importante, protege la seguridad de los pacientes y los operadores.
5. No invasivomonitor de presión arterial
La presión arterial se refiere a la presión de la sangre sobre las paredes de los vasos sanguíneos. Durante cada contracción y relajación del corazón, la presión del flujo sanguíneo sobre las paredes de los vasos sanguíneos también varía, y la presión de los vasos arteriales y venosos es diferente, al igual que la presión de los vasos sanguíneos en diferentes partes. Clínicamente, los valores de presión sistólica y diastólica correspondientes en los vasos arteriales a la misma altura del brazo se utilizan a menudo para caracterizar la presión arterial, denominada presión arterial sistólica (o hipertensión) y presión diastólica (o presión baja), respectivamente.
La presión arterial es un parámetro fisiológico variable. Depende en gran medida del estado psicológico y emocional de las personas, así como de su postura y posición al momento de la medición. La frecuencia cardíaca aumenta, la presión arterial diastólica aumenta, la frecuencia cardíaca disminuye y la presión arterial diastólica disminuye. A medida que aumenta el número de latidos cardíacos, la presión arterial sistólica inevitablemente aumenta. Cabe señalar que la presión arterial en cada ciclo cardíaco no es exactamente la misma.
El método de vibración es un nuevo método de medición de la presión arterial no invasiva desarrollado en los años 70.y suEl principio es utilizar el manguito para inflar a una cierta presión cuando los vasos sanguíneos arteriales están completamente comprimidos y bloquean el flujo sanguíneo arterial, y luego, con la reducción de la presión del manguito, los vasos sanguíneos arteriales mostrarán un proceso de cambio de bloqueo completo → apertura gradual → apertura completa.
En este proceso, dado que el pulso de la pared vascular arterial producirá ondas de oscilación de gas en el gas del manguito, esta onda de oscilación tiene una correspondencia definida con la presión arterial sistólica, la presión diastólica y la presión promedio, y la presión sistólica, media y diastólica del sitio medido se puede obtener midiendo, registrando y analizando las ondas de vibración de presión en el manguito durante el proceso de desinflado.
La premisa del método de vibración es encontrar el pulso regular de la presión arterial.. IEn el proceso de medición real, debido al movimiento del paciente o a una interferencia externa que afecte el cambio de presión en el manguito, el instrumento no podrá detectar las fluctuaciones arteriales regulares, por lo que puede provocar una falla en la medición.
Actualmente, algunos monitores han adoptado medidas antiinterferentes, como el método de desinflado en escalera, que el software utiliza para determinar automáticamente la interferencia y las ondas de pulsación arterial normales, con el fin de lograr cierto grado de antiinterferencia. Sin embargo, si la interferencia es demasiado grave o prolongada, esta medida no puede solucionarla. Por lo tanto, en el proceso de monitorización no invasiva de la presión arterial, es necesario asegurar unas buenas condiciones de prueba, así como prestar atención a la elección del tamaño del manguito, su colocación y la tensión del manguito.
6. Monitorización de la saturación arterial de oxígeno (SpO2)
El oxígeno es una sustancia indispensable para las actividades vitales. Las moléculas de oxígeno activo en la sangre se transportan a los tejidos de todo el cuerpo al unirse a la hemoglobina (Hb) para formar hemoglobina oxigenada (HbO₂). El parámetro utilizado para caracterizar la proporción de hemoglobina oxigenada en la sangre se denomina saturación de oxígeno.
La medición de la saturación de oxígeno arterial no invasiva se basa en las características de absorción de la hemoglobina y la hemoglobina oxigenada en la sangre, utilizando dos longitudes de onda diferentes de luz roja (660 nm) y luz infrarroja (940 nm) a través del tejido y luego convertidas en señales eléctricas por el receptor fotoeléctrico, mientras que también utiliza otros componentes en el tejido, como: piel, hueso, músculo, sangre venosa, etc. La señal de absorción es constante y solo la señal de absorción de HbO2 y Hb en la arteria cambia cíclicamente con el pulso, que se obtiene procesando la señal recibida.
Se puede observar que este método solo mide la saturación de oxígeno en sangre arterial, y la condición necesaria para la medición es el flujo sanguíneo arterial pulsante. Clínicamente, el sensor se coloca en zonas de tejido con flujo sanguíneo arterial y tejido de grosor moderado, como los dedos de las manos y los pies, los lóbulos de las orejas y otras partes. Sin embargo, si se produce un movimiento vigoroso en la zona a medir, la señal de pulsación regular se verá afectada y no se podrá medir.
Cuando la circulación periférica del paciente es muy deficiente, se produce una disminución del flujo sanguíneo arterial en el punto de medición, lo que resulta en una medición imprecisa. Si la temperatura corporal en el punto de medición de un paciente con pérdida de sangre grave es baja, la luz intensa que incide sobre la sonda puede desviar el funcionamiento del receptor fotoeléctrico del rango normal, lo que resulta en una medición imprecisa. Por lo tanto, se debe evitar la luz intensa durante la medición.
7. Monitoreo de dióxido de carbono respiratorio (PetCO2)
El dióxido de carbono respiratorio es un indicador importante para la monitorización de pacientes anestesiados y pacientes con enfermedades metabólicas respiratorias. La medición de CO₂ se realiza principalmente mediante el método de absorción infrarroja; es decir, diferentes concentraciones de CO₂ absorben distintos grados de luz infrarroja específica. Existen dos tipos de monitorización de CO₂: principal y secundaria.
El tipo principal coloca el sensor de gas directamente en el conducto de gas respiratorio del paciente. La conversión de la concentración de CO₂ en el gas respiratorio se realiza directamente y, a continuación, la señal eléctrica se envía al monitor para su análisis y procesamiento, obteniendo así los parámetros de PetCO₂. El sensor óptico de flujo lateral se coloca en el monitor, y la muestra de gas respiratorio del paciente se extrae en tiempo real mediante el tubo de muestreo de gas y se envía al monitor para el análisis de la concentración de CO₂.
Al monitorizar el CO2, se debe prestar atención a los siguientes aspectos: Dado que el sensor de CO2 es óptico, durante su uso es necesario evitar contaminarlo gravemente, como las secreciones del paciente. Los monitores de CO2 de flujo lateral suelen estar equipados con un separador de gas y agua para eliminar la humedad del gas respirable. Compruebe siempre el correcto funcionamiento del separador de gas y agua; de lo contrario, la humedad del gas afectará la precisión de la medición.
La medición de diversos parámetros presenta algunas deficiencias difíciles de subsanar. Si bien estos monitores poseen un alto grado de inteligencia, actualmente no pueden reemplazar por completo a los seres humanos, y aún se requieren operadores para analizarlos, evaluarlos y manejarlos correctamente. La operación debe ser cuidadosa y los resultados de la medición deben evaluarse correctamente.
Hora de publicación: 10 de junio de 2022